مدلِ نگرشهای سلامت، چیه اصلاً؟
آقا و خانوم محقق، از یه مدل به اسم «نگرشهای سلامت» (HBM) استفاده میکنن که بتونن پیشبینی کنن که آدما چه جوری به سلامتیشون اهمیت میدن و رفتار میکنن. این مدل توی دههی 1950 توسط روانشناسای اجتماعی بااسمای گادفری هوچباوم، ایروین روزنستاک و کیششت ساخته شد. حرفِ اصلیش هم اینه که آدما وقتی تصمیم میگیرن یه سری رفتارهای مربوط به سلامتی رو شروع کنن یا تغییر بدن، بیشتر به اون تصوراتشون از سلامتی ربط داره.
طبق این مدل، اینکه شما چه فکری دربارهی سلامتی و اوضاع جسمانیتون میکنین، یه نقش خیلی مهم توی کارهایی داره که برای سلامتی خودتون انجام میدین. اینا چندتا از مهمترین فاکتورایی هستن که روی طرز برخورد شما با سلامتی تأثیر میذارن:
- مشکلایی که فکر میکنین ممکنه سر راهتون سبز شه
- وقتی اطلاعاتی بهتون میرسه که ترغیبتون میکنه یه کاری بکنید
- اینکه انجام دادن کارهای سالم چه فایدههایی داره
- اینکه چقدر احساس میکنین درمعرض خطر بیماری هستین
- عاقبتهایی که فکر میکنین بیماری ممکنه داشته باشه
- اعتماد به نفس در مورد اینکه میتونین موفق بشین یا نه
متخصصای سلامت معمولاً دنبال این راهها هستن که بفهمن مدلهای نگرشهای سلامت چهجوری روی رفتار مردم اثر میذارن، مخصوصاً وقتی پای سلامتیِ فردی و عمومی در میون باشه. این مقاله میخواد توضیح بده که مدل نگرشهای سلامت چهجوری کار میکنه، اجزای مختلفش چیه و اصلاً چطور میشه ازش برای سر و کله زدن با رفتارهای مربوط به سلامت استفاده کرد.
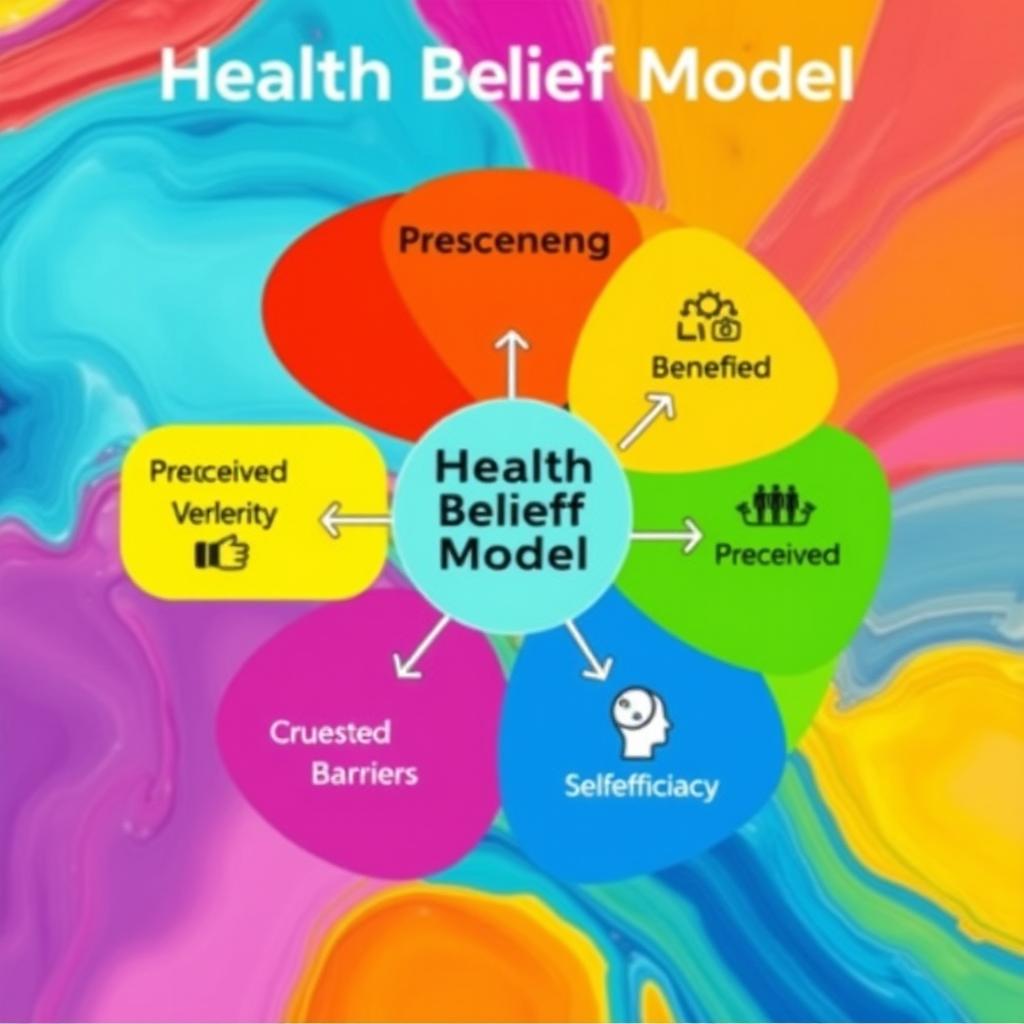
اجزای مدل نگرشهای سلامت
مدل نگرشهای سلامت 6 تا جزء اصلی داره. 4 تا از اینا موقعی که این تئوری اولیه شکل گرفت، اصولِ اصلیش بودن و 2 تای دیگه هم بهخاطر تحقیقاتی که دربارهی مسئلهی اعتیاد انجام شده بود، اضافه شدن.
شدتِ درکشده
اینکه یه آدم چقدر احتمال داره بخواد رفتارهای سلامتیاش رو عوض کنه تا از یه عاقبت خاص دوری کنه، بستگی به این داره که اون آدم چقدر باور داره که اون عاقبت، جدی خواهد بود. مثلاً:
- اگه جوون و عاشقپیشه باشی، احتمالاً به خاطر سرماخوردگیِ یارِت، دیگه بوسش نمیکنی. ولی اگه فکر کنی که ممکنه یه بیماریِ جدیتر بگیری، احتمالاً از بوسیدن خودداری میکنی.
- همینطور، آدما وقتی فکر میکنن بیماریهای مقاربتی، یه دردسر کوچیکن، کمتر به فکر استفاده از کاندوم میافتند. بهخاطر همین، وقتی ایدز اومد و همهگیر شد، پیامهایی که دربارهی رابطهی جنسیِ امن میدادن، خیلی بیشتر توی جامعه پذیرفته شد.
شدتِ یه بیماری میتونه تأثیر زیادی روی نتایج سلامتی داشته باشه. ولی با این حال، یه سری تحقیقات نشون داده که خطرِ درکشده از شدت، در واقع ضعیفترین عاملیه که میتونه پیشبینی کنه که آیا آدما رفتارهای پیشگیرانهی مربوط به سلامتی رو انجام میدن یا نه.
حسِ آسیبپذیری
آدما وقتی رفتارهای سلامتیشون رو عوض میکنن که باور داشته باشن در معرض خطر هستن. مثلاً:
- آدمایی که فکر میکنن آنفولانزا نمیگیرن، کمتر احتمال داره که واکسن سالانهی آنفولانزا رو بزنن.
- آدمایی که فکر میکنن احتمال سرطان پوست درموردشون کمه، کمتر از کرم ضدآفتاب استفاده میکنن.
- اونایی که فکر میکنن از راه رابطهی جنسیِ محافظتنشده، در معرض اچآیوی نیستن، کمتر از کاندوم استفاده میکنن.
- جوونایی که فکر میکنن در معرض خطر سرطان ریه نیستن، کمتر احتمال داره که سیگار رو ترک کنن.
تحقیقات نشون میده که حسِ آسیبپذیری نسبت به بیماری، یه عاملِ مهم در پیشبینیِ رفتارهای پیشگیرانهی مربوط به سلامتیه.
مزایای درکشده
اینکه بخوای آدما رو قانع کنی که رفتارشون رو عوض کنن، کارِ سختیه، اگه چیزی عایدشون نشه. آدما نمیخوان چیزی رو که ازش لذت میبرن رو ول کنن، مگه اینکه در عوض، چیزی بدست بیارن. مثلاً:
- یه آدم احتمالاً سیگار رو ترک نمیکنه، اگه فکر نکنه که این کار به بهتر شدن زندگیاش کمک میکنه.
- یه زوج ممکنه از رابطهی جنسیِ امن استفاده نکنن، اگه ندونن که این کار میتونه رابطهی جنسیشون رو بهتر کنه.
- آدما ممکنه واکسن نزنن، اگه فکر نکنن که فایدهی شخصیای براشون داره.
این مزایای درکشده، معمولاً به فاکتورهای دیگهای هم ربط دارن، مثل مؤثربودنِ یه رفتار. اگه شما باور داشته باشی که ورزشِ منظم و خوردنِ یه رژیم غذاییِ سالم میتونه از بیماری قلبی جلوگیری کنه، این باور، مزایای درکشدهی اون رفتارها رو زیاد میکنه.
موانعِ درکشده
یکی از دلایل اصلی اینکه آدما رفتارهای سلامتیشون رو عوض نمیکنن، اینه که فکر میکنن انجام این کار سخته. عوضکردن رفتارهای سلامتی ممکنه نیاز به تلاش، پول و زمان داشته باشه. موانعی که معمولاً درک میشن، اینان:
- چقدر تلاش لازمه
- خطر
- حوصلهسربَربودن
- هزینه
- ناراحتی
- پیامدهای اجتماعی
گاهی وقتا این فقط یه مشکل فیزیکی نیست، بلکه یه مشکل اجتماعی هم هست. مثلاً اگه همهی همکاراتون جمعهها برن مهمونی، ممکنه کمکردنِ مصرفِ الکل، واسه شما خیلی سخت باشه. اگه فکر کنی که استفاده از کاندوم نشونهی بیاعتمادی توی یه رابطه است، ممکنه توی مطرحکردنش، تردید داشته باشی.
موانعِ درکشده، به عنوان قویترین پیشبینیکننده توی این شناخته میشن که آیا آدما مایلن رفتارهای سالم رو انجام بدن یا نه. وقتی میخوان رفتارهای مربوط به سلامتی رو ترویج بدن، مثل واکسیناسیون یا پیشگیری از بیماریهای مقاربتی، پیدا کردن راههایی که به آدما کمک کنه از پسِ موانعِ درکشده بر بیان، خیلی مهمه. برنامههایی که واسهی پیشگیری از بیماریها طراحی میشن، معمولاً میتونن با راحتترکردنِ دسترسی، کمکردنِ هزینهها یا ترویجِ باورهای خودکارآمدی، این کار رو انجام بدن.
نشانههای اقدام
یکی از بهترین ویژگیهای مدلِ نگرشهای سلامت اینه که رفتارای آدما رو خیلی واقعی، چارچوببندی میکنه. این مدل به این نکته اشاره داره که بعضی وقتا فقط خواستن برای عوضکردنِ یه رفتارِ سلامتی، کافی نیست.
به همین دلیل، این مدل دو تا عنصر دیگه هم داره که برای ترغیبِ یه آدم به انجام یه کار، ضروری هستن. این دو تا عنصر، نشانههای اقدام و خودکارآمدی هستن.
نشانههای اقدام، اتفاقات بیرونی هستن که تمایل به ایجاد تغییر توی سلامتی رو تحریک میکنن. این نشانهها میتونن هر چیزی باشن، از حضور یه دستگاهِ اندازهگیری فشار خون توی یه نمایشگاه سلامت، تا دیدن یه پوسترِ کاندوم توی قطار، یا مرگِ یه فامیل بهخاطر سرطان. نشونهی اقدام، چیزیه که به آدم کمک میکنه از خواستنِ تغییر توی سلامتی، به واقعیکردنِ اون تغییر، منتقل بشه.
خودکارآمدی
خودکارآمدی تا سال 1988 به این مدل اضافه نشد. خودکارآمدی یعنی باورِ یه آدم به تواناییِ خودش که میتونه تغییرات مربوط به سلامتی رو ایجاد کنه. شاید بیاهمیت به نظر برسه، ولی ایمان به اینکه میتونی یه کاری رو انجام بدی، تأثیر زیادی روی تواناییِ واقعیِ تو برای انجامِ اون کار داره.
پیداکردنِ راههایی برای بهترکردن خودکارآمدیِ یه آدم، میتونه تأثیر مثبتی روی رفتارهای مربوط به سلامتی داشته باشه. مثلاً، یه تحقیق نشون داد که زنانی که احساس خودکارآمدیِ بیشتری نسبت به شیردادن داشتن، احتمال بیشتری داشت که بچههاشون رو مدتِ طولانیتری شیر بدن. محققها نتیجه گرفتن که آموزش دادن به مادرها برای زیادکردنِ اعتمادبهنفسشون در شیردهی، میتونه تغذیهی بچهها رو بهتر کنه.

فکرکردن به اینکه قراره شکست بخوری، تقریباً مطمئن میکنه که این کار رو میکنی. خودکارآمدی بهعنوان یکی از مهمترین عوامل در تواناییِ آدم برای موفقیت توی استفاده از کاندوم شناخته شده.
خلاصه
مدلِ نگرشهای سلامت شامل 6 تا جزء میشه: شدت درکشده، آسیبپذیری درکشده، مزایای درکشده، موانع درکشده، نشانههای اقدام و خودکارآمدی.
مثالها و کاربردهای مدل نگرشهای سلامت
یکی از جنبههای مهم سلامت عمومی، طراحیِ برنامههاییه که آدما رو به انجام رفتارهای سالمتر ترغیب کنه، پس فهمیدن اینکه مدل نگرشهای سلامت چهجوری توی موقعیتهای مختلف، کاربرد داره، میتونه مفید باشه.
مثلاً، کارشناسا ممکنه به درکِ نگرشهای عمومی، دربارهی غربالگریِ سرطان علاقه داشته باشن. بررسی عواملی مثل تصورات از خطر سرطان، مزایای غربالگری و موانع موجود، میتونه به متخصصای بهداشت کمک کنه تا راههایی برای تشویق آدما به غربالگری پیدا کنن.
مدل نگرشهای سلامت، همچنین میتونه برای برنامههای سلامتِ عمومی استفاده بشه. مثلاً، مدرسهها ممکنه به برنامههای آموزشی تکیه کنن که به بچهها کمک کنه چالشهای مربوط به سلامتی، مصرف مواد، فعالیت بدنی، تغذیه و ایمنیِ شخصی رو درک کنن. اینجور برنامهها، معمولاً براساسِ مدل نگرشهای سلامت طراحی میشن و هدفشون آموزش، ارائهی مهارتهای لازم، کمکردنِ موانع و زیادکردنِ خودکارآمدیه.
خلاصه
متخصصای بهداشت و کارشناسای سلامتِ عمومی، از مدل نگرشهای سلامت استفاده میکنن تا برنامهها و راهکارهایی رو درست کنن که به پیشگیری از مشکلات سلامتی، تشویقِ رفتارهای درمانی و حمایت از تغییرِ رفتار، کمک کنه.
مدل نگرشهای سلامت چقدر مؤثر است؟
مدل نگرشهای سلامت، برای سالها، با هدفِ تولیدِ مداخلاتِ تغییرِ رفتار، استفاده شده. تحقیقات نشون میده که این مدل میتونه به متخصصا کمک کنه تا استراتژیهایی درست کنن که رفتارهای سالم رو ترویج میکنن و پیشگیری و درمانِ اوضاعِ سلامتی رو بهتر میکنن.
یه تحقیق که توی Health Psychology Review منتشر شده، نشون داد که توی تحقیقاتی که به مدل نگرشهای سلامت پرداخته شده، 78 درصد از شرکتکنندهها به بهبودِ قابلتوجهی توی پایبندی به رفتارها اشاره کردن. از بین تحقیقاتی که بررسی شدن، 39 درصد، تأثیراتِ متوسط تا بزرگی رو در ارتباط با مداخلاتِ سلامت، گزارش کردن.

انتقادها به مدل نگرشهای سلامت
منتقدانِ مدلِ نگرشهای سلامت ادعا میکنن که این مدل به این موارد توجه نمیکنه:
- چهجوری عادتها توی تصمیمگیریها شکل میگیرن
- این واقعیت که آدما اغلب بهخاطرِ دلایلی غیر از سلامتی، یه کاری رو انجام میدن، مثل پذیرش اجتماعی
- فاکتورهای اقتصادی و محیطی، مثل زندگی توی یه بیابونِ غذایی یا نداشتنِ پول برای خریدِ میوهها و سبزیجاتِ تازه
- باورها، نگرشها و ویژگیهای فردی
- چهجوری رفتارهای سلامتی تغییر میکنن، بهجای اینکه فقط توصیفشون کنن
نتیجهگیری
مدل نگرشهای سلامت میتونه به مربیان بهداشت کمک کنه تا مداخلاتی رو طراحی کنن که به بهبودِ سلامتیِ فردی و عمومی کمک میکنه. متخصصای بهداشت، با درکِ عواملی که روی انتخابهای مربوط به سلامتی تأثیر میذارن، میتونن راههایی رو پیدا کنن که موانع رو کم کنه، دانش رو بهتر کنه و به ایجاد انگیزه برای انجام یه کار، کمک کنه.
سؤالای متداول
کی مدل نگرشهای سلامت رو توسعه داد؟
مدل نگرشهای سلامت توسط روانشناسای اجتماعی ایروین م. روزنستاک، گادفری م. هوچباوم، اس. استیون کگلس و هاوارد لوونتال، توی دههی 1950 ساخته شد. این مدل برای سرویسهای بهداشت عمومی ایالات متحده توسعه یافت تا بفهمن چرا آدما توی انجام رفتارهای سالم، موفق نمیشن.
نقاط قوت مدل نگرشهای سلامت چیه؟
یکی از مزایای اصلیِ مدل نگرشهای سلامت اینه که ساختارهای مربوط به سلامتی رو ساده میکنه، جوری که بشه راحت توی محیطهای بهداشتِ عمومی، امتحانش کرد و اجراش کرد. از اونجایی که روی یه سری از پیشنیازهای رفتارهای سلامتی تأکید میکنه، میتونه توی سر و ساموندادن به مسائلی که باید قبل از موفقیت توی تغییر رفتار اتفاق بیفتن، مفید باشه.
مدل نگرشهای سلامت چهجوری با مدل ترویجِ سلامت فرق داره؟
مدلِ ترویج سلامت، یه رویکردِ چندبُعدیه که به تأثیرِ تعاملِ یه آدم با محیطش، روی انتخابهای سلامت، توجه میکنه. این مدل، نظراتی شبیه به مدل نگرشهای سلامت داره، ولی در حالی که HBM روی محافظت از سلامتی تمرکز داره، مدل ترویج سلامت بیشتر روی کمک به آدما برای بهترکردنِ رفاه و رسیدن به خودشکوفایی، تأکید داره.
سوگیریهای ذهنی که میتونن روی انتخابهای سلامتیِ شما تأثیر بذارن
“`





بیشتر بخوانید
مدیتیشن یک روز پربرکت برای جذب عشق وامنیت و سلامتی
خود هیپنوتیزم درمان زود انزالی در مردان توسط هیپنوتراپیست رضا خدامهری
تقویت سیستم ایمنی بدن با خود هیپنوتیزم
شمس و طغری
خود هیپنوتیزم ماندن در رژیم لاغری و درمان قطعی چاقی کاملا علمی و ایمن
خود هیپنوتیزم تقویت اعتماد به نفس و عزت نفس