باکتری استافیلوکوکوس اورئوس و مصیبتهاش
باکتری استافیلوکوکوس اورئوس (S. aureus) یکی از دردسرسازترین عاملهای عفونتهای پوست و بافت نرمه که میتونه منجر به باکتریمی و سندروم شوک سمی بشه. این باکتری یک تهدید جدی برای سلامت عمومی به حساب میاد و تو سالهای اخیر با گسترش باکتریهای مقاوم به متیسیلین (MRSA) اوضاعش وخیمتر هم شده. طبق گزارش مجله The Lancet، S. aureus تو سال ۲۰۱۹ با بیش از یک میلیون مرگ و میر تو کل دنیا در ارتباط بوده. دکتر جرج لیو، پزشک و استاد بیماریهای عفونی بچهها تو دانشگاه کالیفرنیا، سان دیگو، میگه: “این یه موجود بیماریزاست که باید فورا کنترلش کرد چون باعث بیماری و مرگ و میر قابل توجهی نه فقط تو آمریکا بلکه تو تمام دنیا میشه.”
با این حال، با وجود موفقیّتهایی که تو مدلهای موشی به دست اومده، حدود ۳۰ تا آزمایش بالینی تا حالا نتونستن یه واکسن مؤثری برای S. aureus تو آدمها بسازن. حالا محققای دانشگاه کالیفرنیا، سان دیگو، دلیل اصلی این شکستها رو پیدا کردن و نشون میدن که شاید بشه واکسنها رو جوری تغییر داد که تو آدمها جواب بدن. تو یه مطالعه که ۱۶ دسامبر ۲۰۲۴ تو مجله Journal of Clinical Investigation (JCI) منتشر شد، گزارش شده که S. aureus باعث تولید بیش از حد یه پروتئینی به اسم اینترلوکین-۱۰ (IL-10) تو سلولهای B میشه که منجر به بیاثر شدن پادتنها میگرده و نمیذاره بتونن S. aureus رو از بین ببرن.
تو یه مطالعهی مرتبط که همون روز تو مجله Nature Communications چاپ شد، محققای دانشگاه کالیفرنیا، سان دیگو، همچنین فهمیدن که افزایش IL-10 در پاسخ به S. aureus، توانایی سلولهای T کمککننده رو برای مبارزه با این باکتری از بین میبره. دکتر لیو میگه S. aureus یه تاریخچه طولانی با انسانها داره. “برای اینکه یه باکتری راحت تو دماغ و رودهی ما زندگی کنه، باید یه استراتژیای رو توسعه بده که به طور مؤثری پاسخ ایمنی بدن رو کم کنه تا بتونه زنده بمونه.”

تو دوران نوزادی، بیشتر ما به S. aureus آلوده میشیم که تو مجرای بینی ما ساکن میشه. تو بیشتر موارد، این باکتری به ما آسیب نمیزنه. اما یه مطالعهی قبلی از سال ۲۰۲۲ که توسط یکی از دانشمندا، آقای چی-مینگ تسای تو آزمایشگاه دکتر لیو انجام شد، نشون داد که این مواجهه اولیه باعث میشه سلولهای ایمنی ما گول بخورن و پادتنهای تغییر یافتهای تولید کنن که دیگه نمیتونن از ما تو برابر S. aureus دفاع کنن. علاوه بر این، باکتریها یه “حافظه” از اون پادتنهای بیخاصیت دارن که میتونه تو عفونتهای بعدی دوباره فعال بشه. تسای میگه به همین دلیله که واکسنهایی که تو موشها و بدون این که قبلاً با این باکتری مواجه شده باشن جواب میدادن، نتونستن آدمها رو تو برابر مواجهههای جدید با S. aureus محافظت کنن.
اما وقتی محققا موشها رو قبل از واکسیناسیون، با پادتنهای انسانی S. aureus آلوده کردن تا تجربهی اولیهی ما با این باکتری رو شبیهسازی کنن، واکسن دیگه جواب نداد. تو مطالعهی JCI، تسای، لیو و تیمشون دنبال این بودن که بفهمن چی باعث میشه پادتنهای S. aureus بعد از واکسیناسیون، تو مبارزه با این باکتری بیفایده بشن. محققان موشها رو به S. aureus آلوده کردن و بعد با واکسن Iron Surface Determinant B (IsdB) که قبلاً نشون داده بود برای مقابله با S. aureus ایمنی ایجاد میکنه، واکسن زدن.
تحقیقات جدید دربارهی عکسالعمل سیستم ایمنی به باکتری استافیلوکوکوس اورئوس
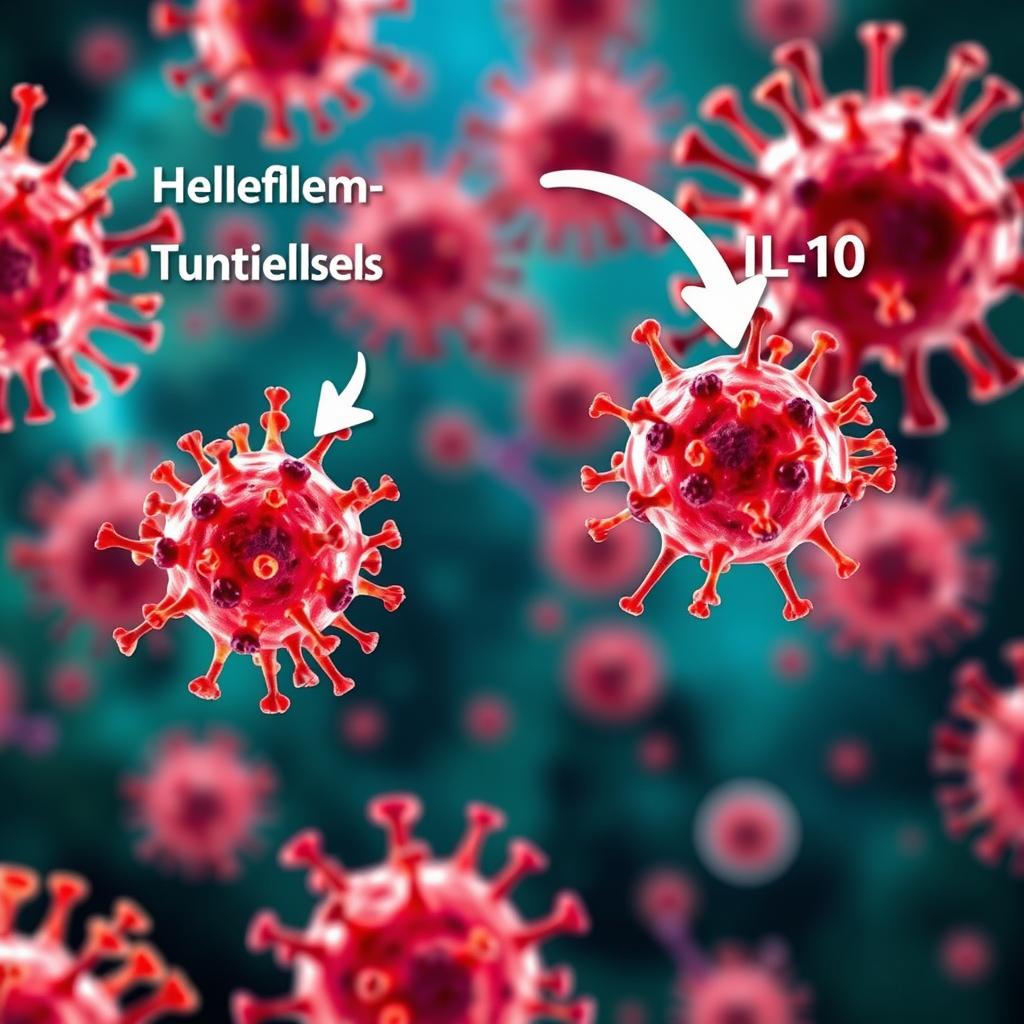
تو یه مطالعهی جدید، محققان به بررسی عکسالعمل سیستم ایمنی تو موشهایی پرداختن که قبلاً با باکتری استافیلوکوکوس اورئوس (S. aureus) هیچ آشناییای نداشتن. این تیم متوجه شدن که سلولهای B، که یه نوع گلبول سفید هستن و پادتن تولید میکنن، وقتی دوباره با S. aureus مواجه میشن مقدار زیادی IL-10 ترشح میکنن. این پروتئین تو سلولهای B، آنزیمها رو هدایت میکنه تا یه قند به اسم اسید سیالیک به ناحیهی Fc پادتنها اضافه کنن؛ ناحیهای که مسئول ایجاد پاسخ ایمنی مناسبه. با وجود این قندِ فراوون، فعالیت ضد استافیلیکوکی پادتنهای تولید شده توسط سلولهای B خنثی میشه و دیگه نمیتونن باکتری رو از بین ببرن. تسای، یکی از محققان، گفت: “IL-10 به تولید این نوع قند کمک میکنه و اینجوری سیستم ایمنی ما رو خاموش میکنه.”

با این حال، محققان همچنین فهمیدن که اگه IL-10 رو موقع ایمنسازی مسدود کنن، کارایی واکسن برمیگرده. تسای اضافه کرد: “همون واکسنی که قبلاً جواب نمیداد، حالا تو موشها بهطور کامل مؤثر عمل میکنه.”
سلولهای T
در حالی که مطالعهی JCI روی نقش IL-10 تو سلولهای B تمرکز داشت، یه مقاله تو Nature Communications که سرپرستش آقای ایرشاد A. حاجم بود، به بررسی رابطهی S. aureus با لنفوسیتهای T CD4+ پرداخت، که بهشون سلولهای T کمککننده هم میگن. این سلولهای سفید خون، عفونتها رو شناسایی میکنن و بقیهی سلولهای ایمنی رو برای حمله و کشتن باکتریها فعال میکنن. محققان فهمیدن که مثل سلولهای B، سلولهای T کمککننده هم در پاسخ به S. aureus تو موشهایی که قبلاً در معرض این باکتری قرار گرفتن و بعد واکسن زدن، مقدار زیادی IL-10 ترشح میکنن. IL-10 توانایی سلولهای T کمککننده رو برای تولید اینترلوکین-۱۷ (IL-17A) که یه نوع سیتوکینه و تو مبارزه با عفونتهای S. aureus خیلی مؤثره، متوقف میکنه.
اما با مسدود کردن IL-10 یا اضافه کردن یه مادهای به اسم CAF01، که به افزایش کارایی واکسن با افزایش پاسخ سلولهای T به عفونتهای میکروبی کمک میکنه، محققان تونستن سطح IL-17A رو برگردونن. حاجم گفت: “اضافه کردن CAF01 موقع واکسیناسیون، کمک کرد که واکسن بیاثر IsdB، به واکسنی مؤثر تو موشهای در معرض S. aureus تبدیل بشه.” اون اضافه کرد: “به طرز عجیبی، این روش با چند تا واکسن دیگه که برای S. aureus ساخته شده بودن و جواب نداده بودن هم مؤثر بود.”
نتایج و پیامدها
یافتههای هر دو مطالعه میتونه خبر خوبی برای ساخت واکسنهای انسانی علیه S. aureus باشه. دکتر لیو میگه شاید بشه واکسنهای S. aureus که قبلاً ساخته شدن ولی جواب ندادن رو با مسدود کردن IL-10 یا افزایش IL-17A موقع واکسیناسیون، مؤثر کرد. اون همچنین اضافه کرد که تولید IL-10 توسط چند تا باکتری دیگه از جمله کلستریدیوم دیفیسیل و همینطور مالاریا میتونه دلیل شکست واکسنهای امیدوارکننده برای این بیماریها تو آزمایشهای بالینی انسانی باشه و نشون میده که مسدود کردن این سیتوکین میتونه کاراییشون رو هم برگردونه.
نویسندههای دیگه مقاله JCI شامل این افراد بودن: ایرشاد A. حاجم، J.R. کالدر، بیسوا چودوری، سسیا گونزالس، شین دو، برایان لین، هاینینگ لی، تایتیانا کلارک، فاطمه آسكاریان، ایگور ویرزبیكی، امی سوزوکی، کاندرا ج. داگلاس، دیوید ج. گونزالس، ویکتور نیزت، ناتان ای. لوئیس، همشون از دانشگاه کالیفرنیا، سن دیگو؛ آنجلیکا M. ریسرا از دانشگاه ایالتی سن دیگو؛ و آستین W.T. چیانگ از دانشگاه آگوستا بودن. این مطالعهی JCI بهطور جزئی با کمکهای مؤسسه ملی بهداشت (گرنتهای R01AI127406، R01AI144694، R01AI181321، R01AI179098 و R35 GM119850) و بنیاد نوا نوردیسک (NNF20SA0066621) تأمین مالی شده.




بیشتر بخوانید
مدیتیشن یک روز پربرکت برای جذب عشق وامنیت و سلامتی
خود هیپنوتیزم درمان زود انزالی در مردان توسط هیپنوتراپیست رضا خدامهری
تقویت سیستم ایمنی بدن با خود هیپنوتیزم
شمس و طغری
خود هیپنوتیزم ماندن در رژیم لاغری و درمان قطعی چاقی کاملا علمی و ایمن
خود هیپنوتیزم تقویت اعتماد به نفس و عزت نفس