نگاهی به آننسفالی
آننسفالی چیه؟
آننسفالی یه نقص مادرزادیه که توش بچه بدون بخشی از مغز و جمجمه به دنیا میاد. این وضعیت روی سیستم عصبی نوزاد اثر میذاره، که شامل مغز، نخاع و اعصابه. آننسفالی زمانی اتفاق میافته که لوله عصبی، که مسئول رشد مغز، جمجمه، مهرهها و نخاعه، توی ماه اول بارداری درست شکل نمیگیره یا بسته نمیشه. به همین خاطر، آننسفالی یه نوع اختلال سر به حساب میاد که بهش میگن نقص لوله عصبی.
مغز برای زنده موندن خیلی مهمه؛ این عضو، کارکردهای بدن، احساسات و حافظه رو کنترل میکنه. چون آننسفالی روی چگونگی رشد مغز اثر میذاره، نوزادایی که با این مشکل به دنیا میان معمولاً فقط چند دقیقه، ساعت یا روز زنده میمونن. بیشتر بارداریهایی که آننسفالی دارن به سقط جنین یا مردهزایی ختم میشن.
انواع آننسفالی
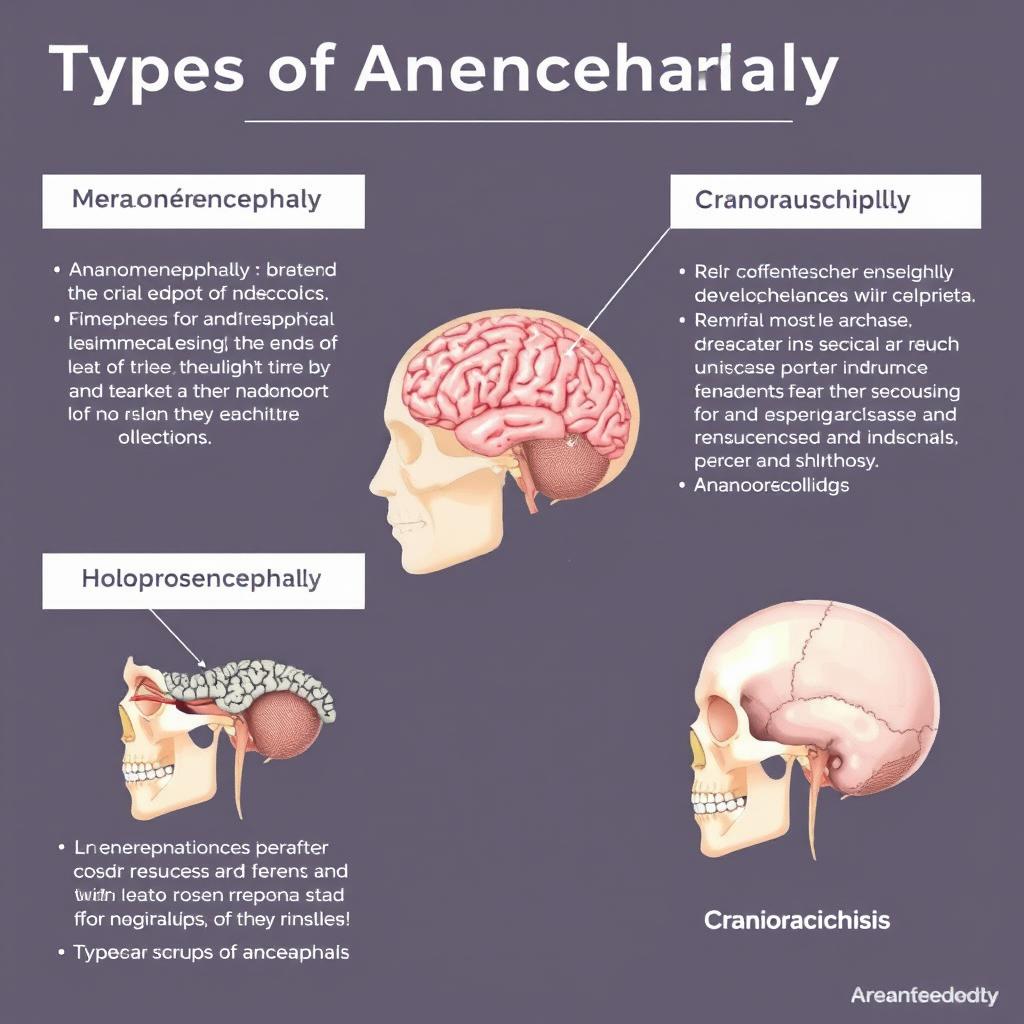
آننسفالی به سه نوع تقسیم میشه که همشون برای بچه توی شکم مادر کشندهان:
- میروآننسفالی: تو این نوع، ساقه مغز و مغز میانی فقط به صورت جزیی رشد میکنن و یه تیکه از پوست و جمجمه روی مغز وجود داره.
- هولوآننسفالی: تو این حالت، مغز به طور کامل رشد نمیکنه و این نوع، شایعترین نوع آننسفالیه.
- کرانیورشیز: تو این نوع، مغز، جمجمه و نخاع به طور کامل رشد نمیکنن و این شدیدترین نوع آننسفالیه.
آننسفالی چقدر شایعه؟
آننسفالی یه نوع شایع از نقص لوله عصبیه. مطالعات تخمین میزنن که این وضعیت توی ۱ از هر ۱۰۰۰ بارداری اتفاق میفته. اما چون بیشتر بارداریهایی که آننسفالی دارن به سقط جنین ختم میشن، این مشکل فقط توی حدود ۱ از هر ۱۰،۰۰۰ نوزاد توی آمریکا دیده میشه.
علائم و علتها
علائم آننسفالی چیه؟
علائم آننسفالی شامل موارد زیر میشه:
- مقادیر بالای آلفا-فیتوپروتئین (پروتئین جنینی) از آزمایش خون یا نمونه مایع آمنیوتیک مادر باردار. این آزمایش معمولاً تو سهماهه دوم بارداری انجام میشه.
- وجود مایع زیاد توی کیسه آمنیوتیک (پلیهیدرآمنیوس) که ممکنه تو سونوگرافی قبل از زایمان دیده بشه.
- نبودن بخشهایی از جمجمه و مغز.
- قسمتهایی از بافت مغز که پیداست (بدون پوشش پوست یا جمجمه).
- اندازه سر کوچکتر از حد انتظار.
یه ارائهدهنده خدمات بهداشتی آزمایشهایی رو برای تشخیص شرایطی مثل آننسفالی توی دوران بارداری پیشنهاد میده.
نشانههای آننسفالی چیه؟
مادر باردار ممکنه تا زمانی که آزمایش خون یا سونوگرافی انجام نشده، از هیچ نشانهای خبر نداشته باشه. نوزادایی که آننسفالی دارن، اینا رو ندارن:
- هوشیاری (آگاهی).
- بینایی.
- شنوایی.
- تونایی احساس درد.
همه نوزادایی که آننسفالی دارن ساقه مغز رو نمیسازن. اگه این کارو بکنن، ممکنه رفلکسهایی داشته باشن و به لمس به طور خودکار جواب بدن. دیدن نوزادتون که اینجوری جواب میده ممکنه بهتون امید بده، اما این نشوندهنده آگاهی اونا از لمس شما نیست و نشون نمیده که اونا میتونن با این وضعیت طولانیمدت زندگی کنن.
علت آننسفالی چیه؟
مشکلی توی نحوه شکلگیری و بسته شدن لوله عصبی، باعث آننسفالی میشه. لوله عصبی یه تکه صاف از بافته که به شکل لوله رشد میکنه. هر بخش از لوله عصبی به رشد بخشهایی از بدن نوزاد کمک میکنه:
- مغز و جمجمه (قسمت بالایی لوله عصبی).
- نخاع (قسمت میانی لوله عصبی).
- مهرهها (قسمت پایینی لوله عصبی).
آننسفالی زمانی اتفاق میفته که قسمت بالایی لوله عصبی تو طول رشد بچه، بسته نشه. این اتفاق تو هفتههای سوم و چهارم بارداری میفته. جنین به رشدش ادامه میده، بهجز اینکه قسمت جلویی مغز (مخ قدامی) و بالای مغز (مخ) رشد نمیکنن. بقیه قسمتهای مغز ممکنه بهطور طبیعی رشد کنن، اما هیچ پوستی یا جمجمهای اونا رو نمیپوشونه.
آیا آننسفالی ارثیه؟
تا جایی که میدونیم، آننسفالی ارثی نیست و از خانوادهها منتقل نمیشه. تو بیشتر موارد، این وضعیت بدون هیچ سابقه خانوادگی از این مشکل اتفاق میفته (جهش ژنتیکی پراکنده). اما اگه قبلاً بچهای با نقص لوله عصبی (NTD) مثل اسپاینا بیفیدا داشتین، احتمال بیشتری داره که نوزادی با آننسفالی داشته باشین. این خطر حدود ۲٪ تا ۳٪ است، که ۲۰ برابر بیشتر از کسیه که بچهای با اسپاینا بیفیدا نداشته.
عوامل خطر برای آننسفالی چیه؟
بعضی از داروها و عوامل خطر، احتمال داشتن نوزادی با آننسفالی یا بقیه نقصهای لوله عصبی (NTD) رو زیاد میکنن، که شامل اینان:
- کمبود اسید فولیک: دریافت نکردن اسید فولیک (ویتامین B9) کافی تو دوران بارداری، شما رو در معرض خطر بیشتری قرار میده که بچهای با آننسفالی داشته باشین. یه ارائه دهنده خدمات بهداشتی ممکنه توصیه کنه که قبل از بارداری و در طولش، یه ویتامین قبل از تولد با ۴۰۰ میکروگرم اسید فولیک مصرف کنین.
- دیابت: تغییرات تو سطح گلوکز خون (قند خون) میتونه برای جنین در حال رشد خطرناک باشه. یه ارائه دهنده خدمات بهداشتی میتونه به شما کمک کنه که دیابتتون رو کنترل کنین تا خطر عوارض کم بشه.
- داروها: داروهایی که از تشنج جلوگیری میکنن، مثل فنیتوئین (Dilantin®)، کاربامازپین (Tegretol®) و والپروئیک اسید (Depakote®) میتونن خطر داشتن بچهای با NTD رو زیاد کنن. از بعضی از این داروها هم برای درمان میگرن و اختلال دوقطبی استفاده میشه. اگه قصد بارداری دارین، با ارائه دهنده خدمات بهداشتیتون درباره داروهایی که الان مصرف میکنین صحبت کنین و بدون تایید اونا، دارو رو قطع نکنید.
- استفاده از اپیوئیدها: مصرف اپیوئیدها تو دو ماه اول بارداری میتونه منجر به NTD بشه. اپیوئیدها ممکنه شامل هروئین و مسکنهای تجویزی مثل هیدروکدون باشن.
تشخیص و آزمایشها
چطور آننسفالی تشخیص داده میشه؟
وقتی باردار هستین، آزمایشهای غربالگری قبل از زایمان خاصی انجام میشه که میتونه نقصهای مادرزادی و بقیه شرایطی که ممکنه روی سلامت جنین اثر بذاره رو شناسایی کنه. آزمایشهای قبل از زایمان که میتونن آننسفالی رو تشخیص بدن شامل اینان:
- آزمایش four-marker: این آزمایش خون برای شناسایی نقصهای لوله عصبی و بقیه شرایط ژنتیکی انجام میشه. ارائه دهنده، نمونه خون شما رو میگیره و به آزمایشگاه میفرسته. یکی از آزمایشهایی که تو این آزمایش (که چهار نشانگر توی خون مادر باردار رو آزمایش میکنه) انجام میشه، آزمایش آلفا-فیتوپروتئینه (AFP) که مقادیر زیاد این پروتئین رو شناسایی میکنه.
تشخیص آنانسفالی
کبد جنین پروتئین آلفا-فیتوپروتئین (AFP) تولید میکنه و اگه آنانسفالی باشه، مقادیر بالای اون به خون مادر باردار راه پیدا میکنه. همینطور میشه AFP رو به تنهایی آزمایش کرد، بدون اینکه نیاز باشه آزمایشهای دیگه انجام بشه.
آزمایش سونوگرافی
این آزمایش، تصویربرداری با استفاده از امواج صوتیه، که از جنین عکس میگیره. پزشک شما از سونوگرافی (سونگرام) برای بررسی جمجمه، مغز و ستون فقرات جنین استفاده میکنه.
تصویربرداری با رزونانس مغناطیسی (MRI)
برای دیدن جزئیات بیشتر از مغز و ستون فقرات، پزشک شما ممکنه این آزمایش تصویربرداری رو تجویز کنه. MRI با استفاده از آهنرباهای قوی از بافتها و استخونا عکس میگیره.
آمنیوسنتز
پزشک شما یه سوزن نازک رو به داخل کیسه آمنیوتیک (حباب پر از مایع اطراف جنین تو رحم) وارد میکنه و مقداری از مایع رو بیرون میکشه. آزمایشگاه مایع آمنیوسنتز رو برای مقادیر بالای AFP و یه آنزیم به نام استیلکولیناستراز بررسی میکنه. وجود هر کدوم از اینا ممکنه نشوندهنده نقص لوله عصبی تو جنین باشه.
تشخیص آنانسفالی بعد از تولد
اگه از آزمایشهای غربالگری قبل از زایمان، از جمله سونوگرافی، صرفنظر کنین، پزشک ممکنه آنانسفالی رو بعد از به دنیا اومدن نوزاد تشخیص بده. این تشخیص تو زمان معاینه فیزیکی نوزاد انجام میشه.
چقدر زود میشه آنانسفالی رو تشخیص داد؟
پزشک ممکنه بتونه آنانسفالی رو بعد از هشت تا دوازده هفته تو سهماهه اول بارداری تشخیص بده. بهطور متوسط، غربالگری برای آنانسفالی معمولاً حدود ۱۸ تا ۲۰ هفتگی انجام میشه.
مدیریت و درمان
چطور آنانسفالی درمان میشه؟
هیچ درمان خاصی برای آنانسفالی وجود نداره. تقریباً همه نوزادایی که با آنانسفالی به دنیا میان، تو عرض چند ساعت یا روز بعد از تولد فوت میکنن. مراقبتکنندههای نوزاد شما از شما حمایت میکنن و بهتون کمک میکنن که با این موضوع کنار بیاین و خداحافظی کنین.
مراقبت از نوزاد و جراحی
پیدا کردن پزشک و متخصص اطفال
پیشگیری
آیا میشه از آنانسفالی پیشگیری کرد؟
اگهچه همیشه نمیشه از آنانسفالی پیشگیری کرد، اما ممکنه با انجام این کارا، احتمال داشتن بچهای با این وضعیت رو کم کنین:

- خوردن اسید فولیک کافی: هر روز ۴۰۰ میکروگرم اسید فولیک مصرف کنین، حتی اگه برنامهای برای بارداری فوری ندارین. نقصهای لوله عصبی (NTDs) تو ماه اول بارداری اتفاق میفتن — قبل از اینکه حتی بفهمین باردار شدین. بنابراین، خیلی مهمه که قبل از شروع تلاش برای بارداری، مصرف اسید فولیک رو شروع کنین. اگه بچهای با NTD داشتین، با پزشکتون درباره کارهایی که میتونین برای پیشگیری از NTDهای بعدی انجام بدین، صحبت کنین. معمولاً یه دوز بالاتر از اسید فولیک توصیه میشه.
- صحبت درباره تغییر داروها با پزشک: بعضی از داروها که برای کنترل تشنج و بقیه مشکلات استفاده میشن، ممکنه باعث نقصهای مادرزادی مثل NTDها بشن. اگه قصد بارداری دارین، از پزشکتون درباره داروهایی که مصرف میکنین، سوال کنین.
- مدیریت سلامت خودتون: اگه یه بیماری زمینهای مثل دیابت دارین، با پزشکتون درباره راههای مدیریت این بیماری صحبت کنین تا بتونین سالم بمونین.
چشمانداز / پیشآگهی
چشمانداز آنانسفالی چیه؟
آنانسفالی یه وضعیت کشنده با چشمانداز خیلی ضعیف است. بیشتر جنینهایی که آنانسفالی دارن قبل از تولد فوت میکنن و بارداری به سقط جنین ختم میشه. تقریباً همه نوزادایی که با آنانسفالی به دنیا میان، تو عرض چند دقیقه، ساعت یا روز فوت میکنن.
آیا نوزاد مبتلا به آنانسفالی درد رو حس میکنه؟
ممکنه نگران باشین که نوزادتون ناراحته، راحت نیست یا درد داره، اما نوزادایی که آنانسفالی دارن نمیتونن درد رو حس کنن. نوزادایی که زنده میمونن ممکنه به لمس یا صدا واکنش نشون بدن. اما در واقع به حس یا صدا واکنش نشون نمیدن چون بزرگترین بخش مغز (مخ) رو ندارن که بهشون اجازه بده حرکت کنن، فکر کنن، احساس کنن و جواب بدن.
زندگی با آنانسفالی
چطور بعد از از دست دادن بچهام به خاطر آنانسفالی از خودم مراقبت کنم؟
فهمیدن اینکه بچهتون آنانسفالی داره، خیلی سخته. تیم مراقبت شما به شما و عزیزانتون کمک میکنه که خداحافظی کنین و مراقبتهای بعدی رو فراهم میکنه تا مطمئن بشین که شما و خانوادتون بعد از از دست دادن بچهتون بهترین عملکرد رو دارین.
شما ممکنه به حمایت یا کسی برای حرف زدن نیاز داشته باشین. اگه اینطوره، تیم مراقبت شما میتونه شما رو به یه متخصص بهداشت روان یا یه گروه حمایت از سوگ وصل کنه تا احساساتتون رو با بقیه که تجربههای مشابهی داشتن، به اشتراک بذارین. طبیعیه که احساس شکست و ناامیدی کنین، اما داشتن یه شبکه حمایتی میتونه بهتون کمک کنه تا با هر سوگی که حس میکنین، کنار بیاین.
کی باید به دکتر مراجعه کنم؟
اگه قصد بارداری دارین، با یه ملاقات مشاوره قبل از بارداری شروع کنین. پزشک میتونه بهتون کمک کنه تا سلامتتون رو حفظ کنین و خطر داشتن بچهای با نقص مادرزادی رو کم کنین.
اگه هر علائمی از سقط جنین مثل خونریزی شدید، گرفتگی و/یا درد شدید کمر یا شکم دارین، فوراً با ارائهدهنده مراقبت از بارداریتون تماس بگیرین.
چه سوالاتی باید از دکترم بپرسم؟
- چطور تو دوران بارداری سالم بمونم؟
- آیا داروهایی که الان مصرف میکنم روی جنین اثر داره اگه باردار بشم؟
- آیا باید اسید فولیک مصرف کنم و اگه آره، چقدر و هر چند وقت یکبار؟
- اگه بعد از داشتن بچهای با نقص لوله عصبی بخوام دوباره باردار بشم، چه کارهایی باید انجام بدم؟
- آیا میتونین یه گروه حمایت یا یه متخصص بهداشت روان برای کمک به سوگ معرفی کنین؟
- چطور بعد از از دست دادن بچهام از خودم مراقبت کنم؟
نقصهای مادرزادی شدید هنوز هم ممکنه حتی اگه شما تمام توصیههای پزشکتون رو برای داشتن یه بارداری سالم انجام داده باشین. آنانسفالی یه تشخیص خیلی دردناکه. تیم پزشکی شما کنارتون خواهد بود که به همه سوالاتتون جواب بده و بهتون کمک کنه تا با این فقدان کنار بیاین. ممکنه صحبت کردن با یه متخصص بهداشت روان، پیوستن به یه گروه حمایت یا داشتن یه شبکه نزدیک از دوستا و خانواده بهتون آرامش بده.



بیشتر بخوانید
مدیتیشن یک روز پربرکت برای جذب عشق وامنیت و سلامتی
خود هیپنوتیزم درمان زود انزالی در مردان توسط هیپنوتراپیست رضا خدامهری
تقویت سیستم ایمنی بدن با خود هیپنوتیزم
شمس و طغری
خود هیپنوتیزم ماندن در رژیم لاغری و درمان قطعی چاقی کاملا علمی و ایمن
خود هیپنوتیزم تقویت اعتماد به نفس و عزت نفس